Il progesterone è un ormone che ha un ruolo specifico e fondamentale nella regolazione del ciclo endometriale, nell’impianto dell’embrione e nella progressione della gravidanza. Per le pazienti che stanno svolgendo un percorso di PMA e si preparano al transfer dell’embrione in utero, è necessario che i livelli di progesterone siano adeguati a preparare ed ottimizzare l’endometrio.
Ce ne parla il Dottor Paolo Giardina, specialista in ginecologia e ostetricia presso l’Unità Clinica di Ginecologia Ostetricia e Medicina della Riproduzione dell’I.R.C.C.S. Ospedale San Raffaele di Milano.
Cos’è il Progesterone?
Il Progesterone è un ormone steroideo, derivato dal colesterolo e prodotto dalla corticale surrenalica e dall’ovaio. Esso è fondamentale nella regolazione del ciclo endometriale e, successivamente, nell’impianto dell’embrione e nella progressione della gravidanza.
Viene utilizzato in molteplici ambiti della Ginecologia e dell’Ostetricia: contraccezione, terapia ormonale sostitutiva in menopausa, supporto del I trimestre di gravidanza e prevenzione dell’aborto spontaneo, prevenzione del rischio di parto pretermine, trattamento delle iperplasie endometriali.
Cosa succede durante il ciclo endometriale?
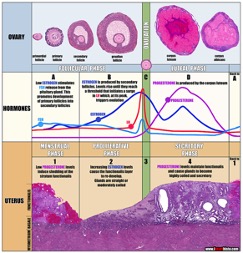
L’endometrio è un tessuto dinamico che, in risposta all’ambiente steroideo prevalente, estrogenico o progestinico, va incontro a caratteristiche modificazioni cicliche con frequenza mensile.
Estrogeni e progesterone regolano l’espressione di una cascata di fattori locali cruciali per il verificarsi della mestruazione nel ciclo mestruale e per l’impianto dell’embrione nel ciclo fertile. Essi vengono prodotti dall’ovaio, pertanto il ciclo endometriale è strettamente correlato al ciclo ovarico.
All’inizio del ciclo, grazie allo stimolo dell’ormone FSH, prodotto dall’ipofisi, all’interno dell’ovaio inizia a crescere un unico follicolo, chiamato dominante, che inizia a produrre progressivamente estrogeni, i quali hanno attività trofica sull’endometrio, che inizia a crescere.
In media al 14° giorno del ciclo avviene l’ovulazione: il follicolo si rompe, rilasciando l’ovocita. Il follicolo residuo viene chiamato corpo luteo, il quale è a tutti gli effetti una ghiandola endocrina, che produce Progesterone. La fase del ciclo mestruale conseguente alla formazione del corpo luteo viene chiamata “fase luteale”.
L’aumento di progesterone crea delle modificazioni strutturali e vascolari sull’endometrio, che lo rendono consono all’eventuale impianto dell’embrione nel ciclo fertile e che determinano quella che viene chiamata finestra di impianto endometriale.
- In caso di impianto dell’embrione e di gravidanza evolutiva, il ruolo del corpo luteo nella produzione di progesterone sarà svolto dalla placenta, che si formerà completamente solo alla fine del I trimestre di gravidanza.
- In caso di mancato impianto, il corpo luteo viene riassorbito e il successivo calo del progesterone provoca un processo infiammatorio a livello dell’endometrio, che si sfalda, dando luogo alla mestruazione.
Perché aggiungere il Progesterone nella fase luteale dello stimolo in PMA?
La fase luteale è la fase post-ovulatoria, in cui il corpo luteo neoformato inizia a produrre Progesterone, per indurre i cambiamenti endometriali necessari ad accogliere l’embrione e favorirne l’impianto.
Nel momento in cui le pazienti che stanno svolgendo un percorso di PMA si preparano al transfer dell’embrione in utero, è necessario che i livelli di progesterone siano adeguati a preparare ed ottimizzare l’endometrio.
Tuttavia, la stimolazione ormonale dei follicoli antrali, l’induzione farmacologica dell’ovulazione multipla e il pick-up ovocitario in corso di fecondazione in vitro possono alterare la fase luteale e quindi la produzione di progesterone.
Pertanto, nella maggior parte dei Centri di fecondazione Assistita si raccomanda l’assunzione di Progesterone nella settimana antecedente al transfer embrionario, come supporto della fase luteale.
Il progesterone può essere assunto sia per via orale, sia per via vaginale (creme o ovuli), sia per via intramuscolare o sottocutaneo.
Solitamente il giorno del trasferimento embrionario viene fatto un prelievo ematico per saggiare i livelli sierici di progesterone ed estrogeni, al fine di regolare la somministrazione ormonale in caso di deficit di uno dei due o di entrambi.
In caso di positività delle beta-HCG e di gravidanza evolutiva, il supporto progestinico deve essere continuato almeno fino alla 8°-10° settimana di gestazione, quando la produzione di progesterone da parte della placenta sarà sufficiente.
Frozen Embryo Transfer
Nei cicli di trasferimento di un embrione o di una blastocisti precedentemente crioconservati, si può procedere alla preparazione endometriale o su ciclo naturale o su ciclo medicato.
Il ciclo naturale viene proposto alle pazienti che solitamente hanno cicli regolari con ovulazione tutti i mesi. In queste pazienti vengono sfruttati gli estrogeni e il progesterone prodotti dal ciclo ovarico naturale, senza supplemento esterno.
Nel ciclo medicato invece, proposto nelle fecondazioni da ovodonazione oppure nelle pazienti con cicli anovulatori, il ciclo ovarico viene sostituito da un supplemento ormonale esterno, che mima quella che sarebbe stata la produzione ormonale dell’ovaio.
In questi casi il progesterone non funge da supporto del corpo luteo, che non viene prodotto, ma da vera e propria terapia sostitutiva della fase luteale.
Il progesterone in gravidanza
Come sottolineato, il progesterone è un ormone fondamentale non solo per l’impianto di una gravidanza, ma anche per la sua evoluzione.
Nelle fasi di impianto, sistema immunitario materno riconosce il feto come estraneo e tenta di rigettarlo.
È stato dimostrato come il progesterone svolga un ruolo immunomodulatore sul feto da parte della madre, prevenendo questa evenienza e pertanto, il rischio di fallimento di impianto o di aborto spontaneo.
Il progesterone risulta importante anche nelle fasi successive della gravidanza, avendo un ruolo miorilassante e antinfiammatorio, che permettono di prevenire l’eventuale insorgenza di contrazioni uterine premature e la rottura prematura delle membrane amnio-coriali, prevenendo il rischio di aborto del II trimestre e di parto pretermine.